Przewlekła obturacyjna choroba płuc, POChP
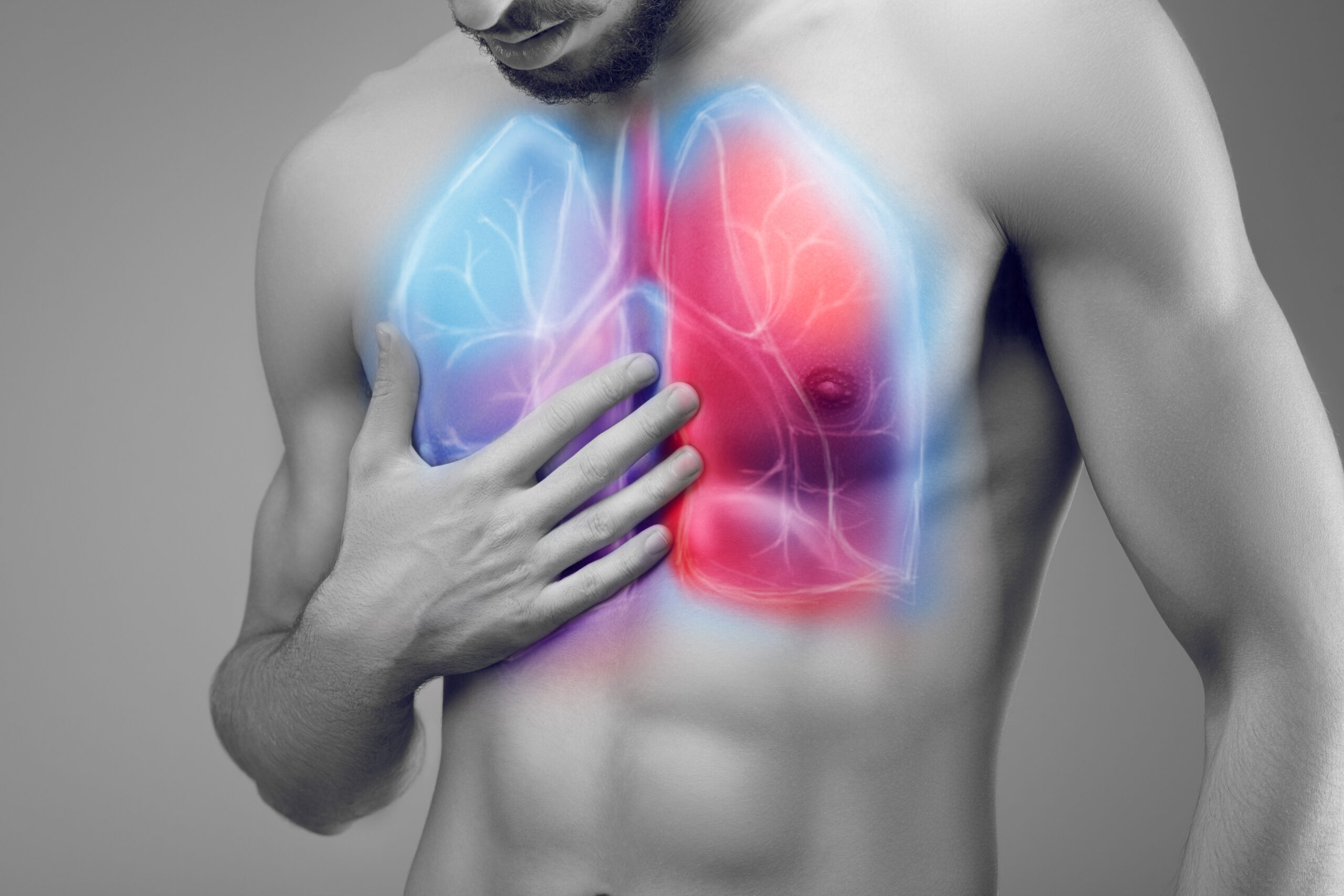
POChP (przewlekła obturacyjna choroba płuc) to przewlekła, postępująca choroba płuc. Charakteryzuje się stanem zapalnym i trwałym zwężeniem dróg oddechowych. Typowe objawy POChP to kaszel z plwociną i duszności podczas wysiłku, później także w spoczynku. Największe ryzyko zachorowania na POChP mają palacze i bierni palacze.
Konsultacja lekarska od 44,50 zł z TelemediGO
Jak TELEMEDI może pomóc Ci w przypadku przewlekłej obturacyjnej choroby płuc (POChP)?
Odpowiednio wczesne rozpoznanie i leczenie może zapobiec postępowi POChP i poprawić objawy. Pierwszymi objawami są przewlekły kaszel, zwiększona produkcja śluzu (plwociny) i duszności. Jeśli dodatkowo palisz i jeśli oskrzela są często atakowane przez infekcje, warto skorzystać z możliwości wideokonsultacji ze specjalistą TELEMEDI, który może potwierdzić diagnozę, przedstawić plan leczenia, wystawić konieczne recepty oraz zwolnienie lekarskie.
Podstawowe informacje
- Główna przyczyna: Palenie papierosów (przewlekły kaszel palacza).
- Typowe objawy: Duszność, kaszel, plwociny.
- Możliwe powikłania: Częste infekcje oskrzeli i zapalenie płuc, serce płucne, rozedma płuc.
- Badania: Badanie czynności płuc, gazometria krwi, badanie rentgenowskie klatki piersiowej (RTG klatki piersiowej).
- Leczenie: W zależności od stadium POChP – zaprzestanie palenia, leki, sport, respirator i fizjoterapia, długotrwała tlenoterapia, operacje (w tym przeszczep płuc).
Konsultacja w 15 minut
Konsultacja z lekarzem bez wychodzenia z domu. Porozmawiaj z internistą online jeszcze dziś.
Umów e-konsultacjęPrzewlekła obturacyjna choroba płuc: opis
POChP jest często określane jako „płuca palacza” lub „kaszel palacza”. Jednak to poważna choroba płuc, która, gdy już się rozpocznie, postępuje i często prowadzi do przedwczesnej śmierci.
Przewlekła obturacyjna choroba płuc jest szeroko rozpowszechniona: w Polsce cierpi na nią około dziesięciu procent mieszkańców.
Przewlekła obturacyjna choroba płuc: definicja i ważne terminy
Czym dokładnie jest POChP? Skrót ten jest skrótem od angielskiego terminu „chronic obstructive pulmonary disease”. Po polsku oznacza to „przewlekłą obturacyjną chorobę płuc” lub w bardziej technicznym języku „przewlekłe obturacyjne zapalenie oskrzeli” (COB). Terminy „przewlekłe zapalenie oskrzeli” i „rozedma płuc” są kojarzone z POChP.
Przewlekłe zapalenie oskrzeli: Według WHO o przewlekłym zapaleniu oskrzeli mówimy wtedy, gdy kaszel i plwocina (kaszel produktywny) utrzymują się przez dwa kolejne lata, przez co najmniej trzy miesiące. Proste, przewlekłe zapalenie oskrzeli to sytuacja, w której kaszel i plwociny pojawiają się tylko jednorazowo z powodu nadprodukcji śluzu w płucach. Na tym etapie zmiany w płucach mogą jeszcze zniknąć, jeśli wyeliminowana zostanie ich przyczyna (np. palenie papierosów). Jeśli tak się nie stanie, przewlekłe zapalenie oskrzeli może przerodzić się w przewlekłą obturacyjną chorobę płuc (POChP).
Przewlekła obturacyjna choroba płuc (POChP): Choroba płuc jest zwykle połączeniem przewlekłego obturacyjnego zapalenia oskrzeli i rozedmy płuc – stąd określenie „przewlekła obturacyjna choroba płuc”. Na tym etapie nie można już całkowicie odwrócić zmian w płucach.
Odma płucna: Odma płucna to nadmiernie rozdęte płuca. W miarę postępu POChP może dojść do zniszczenia struktury ścian pęcherzyków płucnych (przegród pęcherzykowych), co nieodwracalnie poszerza przestrzenie powietrzne. Płuca nie wyglądają już wtedy jak u zdrowej osoby, ale jak wielki balon. Lekarze mówią wówczas o rozedmie płuc.
Zaostrzenie POChP: Termin „zaostrzenie” oznacza epizodyczne, nagłe pogorszenie objawów POChP. Objawy takie jak przewlekły kaszel, duszności i śluzowata plwocina nasilają się w sposób ostry. Zaostrzenia mogą być dla pacjentów niepokojące i zagrażające życiu. Zaostrzenie POChP to znak, że czynność płuc gwałtownie się pogarsza. Zaostrzeniu infekcyjnemu POChP często towarzyszy również infekcja wirusowa lub bakteryjna.
Przewlekła obturacyjna choroba płuc: przyczyny i czynniki ryzyka
POChP może mieć różne przyczyny. W zdecydowanej większości przypadków jest to „domowa” choroba – spowodowana paleniem papierosów.
Główna przyczyna: palenie papierosów
Główną przyczyną POChP jest czynne lub bierne palenie. Około 90 procent wszystkich chorych na POChP to palacze lub byli palacze. Płuca i oskrzela najbardziej cierpią z powodu ciągłego zażywania nikotyny. Ryzyko zachorowania na przewlekłą obturacyjną chorobę płuc u palaczy i byłych palaczy jest siedmiokrotnie wyższe niż u osób, które nigdy nie paliły. Około 20 procent osób długotrwale palących papierosy zapada na POChP. U osób po 40. roku życia co drugi palacz cierpi na „kaszel palacza”. Mężczyźni są dotknięci tą chorobą znacznie częściej niż kobiety.
Niedobór alfa-1 antytrypsyny
Palenie nie zawsze jest główną przyczyną objawów. U niektórych pacjentów przewlekła choroba płuc jest spowodowana genetycznym niedoborem białka alfa-1-antytrypsyny (AAT): to białko krwi unieczynnia tak zwane proteazy – enzymy, które mają za zadanie rozbijać zniszczone podczas procesów zapalnych tkanki. Jednak u osób z niedoborem AAT proteazy mogą bez kontroli uszkadzać tkankę płucną. Wynikiem tego jest przewlekły stan zapalny i zwężenie oskrzeli, podobnie jak w POChP wywołanej przez substancje szkodliwe. W miarę postępu choroby może rozwinąć się rozedma płuc. Ponadto niedobór AAT może spowodować uszkodzenie wątroby i doprowadzić do jej marskości.
Niedobór AAT jest w Europie mniej więcej tak powszechny jak cukrzyca typu 1, ale nie poświęca się mu tyle uwagi. Dlatego ta choroba dziedziczna często nie jest rozpoznawana i leczona na czas.
Inne przyczyny występowania przewlekłej obturacyjnej choroby płuc
Inną możliwą przyczyną POChP jest zanieczyszczenie powietrza. Szczególnie ważną rolę odgrywają tlenki azotu i dwutlenek siarki (SO2). Badania wykazały, że mieszkanie w pobliżu ruchliwych dróg o wysokim poziomie pyłu zawieszonego zwiększa ryzyko zachorowania na POChP. Częste infekcje w dzieciństwie również zwiększają prawdopodobieństwo zachorowania na przewlekłą obturacyjną chorobę płuc.
Przyczyną przewlekłej choroby płuc mogą być również szkodliwe pyły, opary, dym lub gazy, na które niektórzy ludzie są narażeni w pracy. Osoby niepalące są 2,4 razy bardziej narażone na rozwój POChP w późniejszym okresie życia. U palaczy ryzyko rozwoju choroby jest nawet 18 razy większe.
Bardzo rzadką przyczyną występowania POChP jest wrodzony brak substancji odpornościowych (zespół niedoboru przeciwciał).
POChP: mechanizm rozwoju choroby
Punktem wyjścia do powstania POChP jest zwykle obturacyjne zapalenie oskrzeli: wdychane zanieczyszczenia powodują zapalenie drobnych dróg oddechowych, oskrzeli. Aby się chronić, płuca wydzielają więcej śluzu. Śluz jest normalnie transportowany w kierunku wyjścia (gardła) przez rzęski. Są to drobne, ruchliwe włoski (rzęski) na powierzchni specjalnych komórek, które wyściełają większość dróg oddechowych (nabłonek rzęskowy).
Jednak zanieczyszczenia, takie jak nikotyna, niszczą rzęski, przez co nabłonek rzęskowy stopniowo traci swoją zdolność do oczyszczania i transportowania powietrza. W końcu zostaje on zastąpiony przez bardziej odporny nabłonek płaski, co powoduje pogrubienie tkanki płucnej. W ten sposób ściana pęcherzyków płucnych staje się cienka i niestabilna podczas wydechu. Jeśli chory próbuje wydychać powietrze z całych sił, pęcherzyki płucne zapadają się. Ostatecznie proces ten prowadzi do trwałego zwężenia dróg oddechowych. Konsekwencją tego są duszności i słaba wydolność organizmu.
Przewlekła obturacyjna choroba płuc: błędne koło
Osoby, które nie potrafią lub nie chcą rzucić palenia, wpadają w błędne koło POChP. Zasadniczo jest ono określane przez dwa czynniki:
- Po pierwsze nadmiernie produkowany śluz może zablokować drobne drogi oddechowe. W rezultacie, kiedy wykonuje się wdech, powietrze słabo dociera do pęcherzyków płucnych z powodu podciśnienia. Kiedy jednak powietrze jest wydychane, to nie może ono zostać całkowicie wypchnięte, więc resztki powietrza pozostają w pęcherzykach płucnych. Przy kolejnym wdechu w pęcherzykach płucnych pozostaje więcej resztek powietrza. W ten sposób ciśnienie w płucach powoli wzrasta. W rezultacie małe pęcherzyki płucne łączą się ze sobą i stają się coraz większymi pęcherzykami, tzw. pęcherzykami rozedmowymi. Ogólnie rzecz biorąc, zmniejsza to powierzchnię pęcherzyków.
- Z drugiej strony wdychane zanieczyszczenia i infekcje płuc niszczą tkankę płucną. Pewną rolę odgrywają tu proteazy i inhibitory proteazy. Proteazy to enzymy, które rozkładają białka i dlatego mogą być szkodliwe dla komórek. Inhibitory proteazy z kolei hamują rozszczepianie białek, a więc mają działanie ochronne. Alfa-1-antytrypsyna jest najważniejszym inhibitorem proteazy. Infekcje płuc powodują, że uwalnia się więcej proteaz. Nikotyna z kolei wyłącza inhibitory proteazy, przez co nie mogą one pełnić swojej funkcji ochronnej. Ten brak równowagi pomiędzy proteazami i inhibitorami proteaz sprawia, że tkanka płucna staje się bardziej niestabilna, a struktura ścian małych pęcherzyków płucnych (przegród pęcherzykowych) ulega pogorszeniu.
Następstwa przewlekłej obturacyjnej choroby płuc
POChP ma poważne konsekwencje.
Dla płuc POChP oznacza utratę elastyczności i wzrost objętości resztkowej (objętości powietrza, które pozostaje w płucach po wydechu i nie może być już wydychane).
Drobne drogi oddechowe są coraz bardziej niedrożne i bardzo obciążają mięśnie oddechowe. Zwiększa to ilość dwutlenku węgla we krwi (hiperkapnia).
Wraz z przegrodami pęcherzyków płucnych tracone są także naczynia włosowate płuc. Są to drobne naczynia łączące tętnice i żyły. Ponieważ drogi oddechowe są nieodpowiednio wentylowane, do naczyń krwionośnych dociera mniej tlenu. W rezultacie naczynia krwionośne zwężają się, a płuca są słabiej ukrwione. Lekarze nazywają ten mechanizm odruchem Eulera-Liljestranda. Zapobiega on przechodzeniu krwi przez płuca bez dopływu tlenu. Zwężone tętnice płucne zwiększają ciśnienie krwi w krążeniu płucnym, co z kolei obciąża prawą komorę serca. Wynikiem tego jest tzw. cor pulmonale (serce płucne). Powoduje ono duszności pod wpływem stresu, a nawet w spoczynku.
Przewlekła obturacyjna choroba płuc: objawy
Płuca dorosłego człowieka mieszczą średnio od pięciu do sześciu litrów. Bez wysiłku fizycznego wdychamy i wydychamy tylko około pół litra powietrza. Płuca mają więc stosunkowo duże rezerwy. Dlatego stopniowe pogarszanie się ich funkcjonowania zwykle pozostaje niezauważone przez lata. Co więcej, osoby dotknięte tą chorobą często lekceważą pierwsze objawy POChP jako „kaszel palacza”, którego nie mogą się pozbyć. Jednak dla przebiegu choroby ważne jest, by rozpoznać i leczyć objawy POChP we wczesnym stadium.
Przy okazji, jeśli powodem przewlekłej obturacyjnej choroby płuc jest niedobór AAT, a płuca są dodatkowo obciążone paleniem lub infekcjami, choroba będzie postępować szybciej niż normalnie. Typowe objawy POChP pojawiają się wtedy dużo wcześniej.
Typowe objawy przewlekłej obturacyjnej choroby płuc
Typowymi objawami POChP są kaszel i wydzielanie plwociny. Pojawia się też duszność, początkowo tylko przy wysiłku, zwłaszcza gdy objawy POChP gwałtownie się nasilają (zaostrzenie). Sine usta lub palce to oznaki sinicy, czyli zmniejszonego dopływu tlenu z powodu pogarszającej się pojemności płuc.
Oto podsumowanie najważniejszych objawów POChP:
- Duszność, początkowo tylko przy wysiłku, później także w spoczynku.
- Kaszel, który z czasem staje się coraz gorszy i bardziej uporczywy.
- Plwociny, które stają się coraz bardziej gęste i trudne do wykrztuszenia.
Jak rozwija się kaszel palacza?
Przewlekły kaszel (kaszel palacza) jest jednym z charakterystycznych objawów POChP i czynnikiem ryzyka pogorszenia się czynności płuc. Rozwija się on w następujący sposób:
W wyniku palenia papierosów rzęski w płucach ulegają stopniowemu zniszczeniu i tracą swoją funkcję oczyszczającą. Rano, po wstaniu z łóżka, typowy kaszel palacza jest szczególnie dokuczliwy. W ciągu dnia wielu pacjentów nie ma objawów. Plwocina palaczy ma szarawe zabarwienie.
Objawy przewlekłej obturacyjnej choroby płuc: powikłania
POChP to przewlekła, postępująca choroba. Dlatego należy regularnie odwiedzać swojego lekarza. Jeśli zasadniczo nie odczuwasz żadnych objawów, wystarczy, że raz w roku wykonasz badanie kontrolne. Jeśli jednak twój stan się pogorszy (zwiększy się kaszel, ilość flegmy lub duszności), powinieneś natychmiast zgłosić się do lekarza. W ten sposób pogorszenie stanu zdrowia i komplikacje mogą być w porę rozpoznane i leczone.
Infekcje i duszności
Długotrwała przewlekła obturacyjna choroba płuc prowadzi zwykle do częstych, nawracających infekcji oskrzeli i zapalenia płuc. Zmniejszona wydolność płuc może też prowadzić do ciągłych duszności.
Serce płucne
W późnych stadiach POChP może wystąpić serce płucne (cor pulmonale). Prawa komora serca powiększa się i traci swoją siłę funkcjonalną – dochodzi do osłabienia pracy serca. Konsekwencją tego jest zatrzymanie wody w nogach (obrzęki) i w brzuchu (wodobrzusze) oraz niedrożność żył szyjnych. Niewydolność serca i niewydolność mięśni oddechowych to poważne, zagrażające życiu powikłania.
Palce pałeczkowate
Na dłoniach mogą pojawić się tak zwane palce pałeczkowate. Są to zaokrąglone końce palców, z zakrzywionymi paznokciami. Są one wynikiem zmniejszonego dopływu tlenu do palców.
Odma płucna
W miarę postępu POChP tkanka płucna ulega zniszczeniu i dochodzi do nadmiernego rozdęcia płuc (rozedmy). Często objawia się to jako klatka piersiowa lejkowata.
Objawy POChP: pink puffer i blue bloater
Według wyglądu zewnętrznego osób cierpiących na POChP można zasadniczo wyróżnić dwa typy: „pink puffer” (różowy dmuchacz) i „blue bloater” (siny sapacz). Są to dwa skrajne przypadki kliniczne; w rzeczywistości występują najczęściej ich formy mieszane:
| Typ | Objawy |
|---|---|
| Pink puffer | Nadmiernie wypełnione płuca prowadzą do ciągłego braku oddechu, co nadwyręża mięśnie wspomagające oddychanie. Osoba dotknięta chorobą zużywa więc bardzo dużo energii. Czasami pojawia się drażniący kaszel. Poziom tlenu we krwi nie zmniejsza się, ponieważ wydychana jest wystarczająca ilość dwutlenku węgla. Najczęstszą przyczyną śmierci jest niewydolność oddechowa. |
| Blue bloater | Chory cierpi głównie z powodu kaszlu i flegmy, a na pierwszy plan wysuwa się przewlekła obturacyjna choroba płuc (POChP). Zazwyczaj ma nadwagę i sinicę, tzn. wargi i paznokcie mają niebieskawe przebarwienie z powodu braku tlenu. Mimo to duszności są raczej łagodne. Sini sapacze mają zwiększone ryzyko wystąpienia niewydolności prawej komory serca. |
POChP objawy zaostrzenia choroby
W przebiegu POChP może dojść do ostrego pogorszenia objawów. Zaostrzenia można podzielić na trzy stopnie ciężkości: łagodne, umiarkowane i ciężkie. W takich przypadkach objawy POChP wykraczają poza normalne wahania dobowe i zwykle trwają dłużej niż 24 godziny.
Odpowiedzialne za ostre pogorszenie objawów POChP są na przykład infekcje wirusowe i bakteryjne, zanieczyszczenie powietrza (smog), wilgotna i zimna pogoda, wypadki z urazami klatki piersiowej oraz leki, które negatywnie wpływają na oddychanie.
Oznakami pogarszających się objawów POChP są:
- zwiększenie duszności,
- nasilenie kaszlu,
- zwiększenie ilości flegmy,
- zmiana koloru flegmy (żółto-zielona flegma jest oznaką infekcji bakteryjnej),
- ogólne złe samopoczucie ze zmęczeniem i gorączką,
- ucisk w klatce piersiowej.
Oznaki ciężkiego zaostrzenia to:
- duszności w spoczynku,
- zmniejszona saturacja tlenu w płucach (sinica centralna),
- zatrzymanie wody w nogach (obrzęk),
- zaburzenia świadomości aż do śpiączki.
Objawy POChP nasilają się jesienią i zimą. Każde zaostrzenie oznacza potencjalne zagrożenie dla życia osoby dotkniętej chorobą, ponieważ wraz z narastającym niedoborem tlenu i wyczerpaniem mięśni oddechowych płuca mogą w krótkim czasie przestać funkcjonować! Dlatego osoby dotknięte POChP z ostrym pogorszeniem objawów powinny być pilnie zbadane przez lekarza – wymagają one bardziej intensywnego leczenia.
Stadia POChP
Pod koniec 2011 roku GOLD (Global initiative for chronic Obstructiv Lung Disease) przedstawił nową klasyfikację POChP. Wcześniej stopnie zaawansowania POChP według GOLD były oparte tylko na ograniczeniu czynności płuc i objawach.
Klasyfikacja GOLD od 2011 roku uwzględnia także częstość nagłego pogorszenia POChP (częstość zaostrzeń) oraz wyniki ankiet pacjentów przy klasyfikowaniu stadiów.
Wreszcie w 2017 roku GOLD ponownie zrewidował swoje zalecenia. Mimo że nadal bierze się pod uwagę te same parametry, stopnie zaawansowania POChP są teraz bardziej precyzyjnie podzielone.
Stadia POChP: klasyfikacja do 2011 r.
Wyróżnia się w sumie cztery stadia POChP. Klasyfikacja jest oparta na funkcji płuc, którą mierzy się za pomocą spirometru. Określa się natężoną objętość wydechową pierwszosekundową (FEV1). Jest to największa możliwa objętość płuc, która może zostać wydychana w ciągu jednej sekundy.
| Stadium | Objawy | Natężona objętość wydechowa pierwszosekundowa (FEV1) |
| POChP 0grupa ryzyka | objawy przewlekłe:kaszel, flegma | nieistotne |
| POChP 1lekkie | z lub bez przewlekłych objawów:kaszel, flegma, duszności przy dużym wysiłku fizycznym | nieistotne (do 80 proc.wartości pożądanej) |
| POChP 2średnie | z lub bez przewlekłych objawów:kaszel, flegma, duszności | ograniczony(między 50 a 80 proc.wartości pożądanej) |
| POChP 3ciężkie | z lub bez przewlekłych objawów:kaszel, flegma, duszności | ograniczony(między 30 a 50 proc.wartości pożądanej) |
| POChP 4bardzo ciężkie | chronicznie niedostateczny dopływ tlenu | silnie ograniczony(poniżej 30 proc.wartości pożądanej) |
POChP 1
Jednosekundowa wydolność oddechowa poniżej 80 procent wartości prawidłowej jest nazywana łagodną POChP, czyli POChP stopnia I. Typowe objawy to zwykle przewlekły kaszel ze zwiększoną produkcją śluzu. Możliwe jest jednak również, że oba objawy nie występują. Duszność jest zwykle niezauważalna. Często ludzie nawet nie wiedzą, że mają POChP.
POChP 2
POChP 2 stopnia jest umiarkowanie ciężką postacią POChP. Duszność może wystąpić przy dużym wysiłku fizycznym. Objawy są zwykle bardziej nasilone, ale mogą też nie występować wcale. Wydajność jednosekundowa wynosi od 50 do 80 procent normy. Pacjenci, którzy nie ćwiczą, mogą nie zauważyć pogorszenia się choroby.
POChP 3
Ten etap POChP jest już bardzo ciężki i wiele pęcherzyków płucnych już nie funkcjonuje. Pojemność jednosekundowa u pacjentów z POChP stopnia 3 wynosi od 30 do 50 procent normy. Objawy kaszlu i odkrztuszania są bardziej zauważalne i nawet niewielki wysiłek powoduje, że chorym brakuje tchu. Zdarzają się jednak pacjenci, którzy nie mają kaszlu ani flegmy.
POChP 4
Jeśli pojemność jednosekundowa jest mniejsza niż 30 procent wartości prawidłowej, choroba jest już bardzo zaawansowana. Pacjent jest w końcowym stadium POChP, tzn. w 4 stadium POChP. Zawartość tlenu we krwi jest bardzo niska, dlatego pacjenci cierpią na duszności nawet w spoczynku. Oznaką schyłkowej fazy POChP może być już uszkodzenie prawej komory serca (cor pulmonale).
Etapy POChP: klasyfikacja od 2011 r.
Klasyfikacja stopni GOLD POChP od 2011 roku nadal opiera się na czynności płuc, mierzonej jednosekundową ich pojemnością. Dodatkowo jednak GOLD uwzględnia teraz także częstość zaostrzeń oraz objawy rejestrowane za pomocą kwestionariusza (COPD Assessment Test), takie jak duszność czy ograniczona zdolność do wysiłku. Według nowych wyników badań wyodrębniły się cztery grupy pacjentów: A, B, C i D.
Zmierzona jednosekundowa pojemność najpierw w przybliżeniu określa, czy pacjent został przydzielony do grup A/B (z POChP 1 lub 2) czy C/D (z POChP 3 lub 4). Nasilenie objawów i liczba zaostrzeń określają, czy pacjent jest w stadium A, B, C czy D.
Na przykład pacjent z jednosekundową wydolnością oddechową pomiędzy 50 a 80 procent normy zostałby uznany za chorego na POChP w stopniu GOLD 2 i dlatego zostałby przydzielony do grupy A lub B. Jeśli pacjent miałby poważne objawy w kontekście zaostrzeń objawów, zostałby przydzielony odpowiednio do grupy A lub B. Jeśli miałby poważne objawy POChP, zostałby przydzielony do grupy B, a jeśli miałby tylko łagodne objawy, zostałby przydzielony do grupy A. Podobnie klasyfikacja dla grup C i D odbywa się dla jednosekundowej wydolności oddechowej poniżej 50 procent (GOLD 3 i 4).
Stadia POChP: Test Oceny POChP
Test Oceny POChP (CAT) jest kwestionariuszem, który pomoże tobie i twojemu lekarzowi ocenić wpływ POChP na jakość twojego życia. Test trwa tylko kilka minut i składa się z ośmiu pytań, m.in. o to, czy kaszlesz, czy wydziela się śluz, czy odczuwasz ograniczenia w wykonywaniu czynności domowych. Stopień, w jakim każdy z elementów ma zastosowanie, określa się za pomocą skali punktowej od zera do pięciu. Można uzyskać łączny wynik od 0 do 40 punktów. Stopień zaawansowania POChP zależy od tego, czy pacjent uzyskał więcej czy mniej niż 10 punktów.
Określanie stadiów POChP od 2017 r.
Od 2017 roku GOLD jeszcze dokładniej podzielił stopnie zaawansowania POChP. W przeciwieństwie do klasyfikacji z 2011 roku, jednosekundowa wydolność oddechowa (nadal jako etapy GOLD od 1 do 4) jest teraz podawana oddzielnie i dodatkowo do grup od A do D. Pozwala to na bardziej precyzyjną klasyfikację, co pozwala na lepsze dostosowanie leczenia.
Przykład: Podczas gdy według klasyfikacji z 2011 roku pacjent z jednosekundową wydolnością oddechową poniżej 50% automatycznie należał do grupy C lub D, według nowej klasyfikacji nie musi już tak być. Jeśli pacjenci mają tylko niewielkie dolegliwości i nie więcej niż jedno zaostrzenie choroby w ciągu roku, mogą nawet należeć do grupy A. Jednak jednosekundowa pojemność oddechowa nadal odgrywa ważną rolę. Przy jednosekundowej wydolności oddechowej na poziomie 40 procent wartości prawidłowej (GOLD 3), przykładowy pacjent odpowiadałby według nowej klasyfikacji stadium POChP GOLD 3A.
Tak jak to ma miejsce od 2011 roku, lekarz określa nasilenie objawów za pomocą kwestionariusza CAT.
Nowe określenia stadiów POChP mają zapewnić, że każdy pacjent otrzyma indywidualnie optymalne leczenie.
POChP: badania i diagnostyka
Jeśli podejrzewasz u siebie przewlekłą obturacyjną chorobę płuc, lekarz rodzinny zazwyczaj najpierw skieruje cię do specjalisty chorób płuc (pneumologa). Specjalne testy mogą pomóc w ustaleniu, czy rzeczywiście masz POChP, czy inną chorobę. Szczególnie ważne jest, by odróżnić POChP od astmy, ponieważ objawy są bardzo podobne.
Rozpoznanie POChP: badania wstępne
Lekarz najpierw zapyta cię o twoją historię choroby. Może to dać pierwsze wskazówki na temat istniejącej POChP. Możliwe pytania, które może zadać lekarz, to:
- Od kiedy i jak często kaszlesz?
- Czy kaszlesz więcej śluzu, szczególnie rano? Jakiego koloru jest śluz?
- Czy doświadczasz duszności, kiedy się wysilasz, np. kiedy wchodzisz po schodach? Czy to samo dzieje się w spoczynku?
- Czy palisz lub paliłeś? Jeśli tak, to jak długo i ile papierosów dziennie?
- Czym się zajmujesz w życiu? Czy jesteś narażony na zanieczyszczenia w pracy?
- Czy twoja wydajność spadła?
- Czy straciłeś na wadze?
- Czy cierpisz na jakieś inne choroby?
- Czy masz takie objawy, jak zatrzymanie wody w nogach (obrzęk)?
Następnie przeprowadza się badanie fizykalne: jeśli stwierdzono występowanie POChP, lekarz osłuchuje płuca stetoskopem i słyszy pewne dźwięki oddechowe, takie jak świszczący oddech przy wydechu. Często można usłyszeć osłabiony oddech. Dzieje się tak, gdy płuca są nadmiernie rozdęte (rozedma). Kiedy płuca są zatkane, słychać wilgotne rzężenia. Kiedy płuca są nadmiernie napompowane, powstaje pusty dźwięk (hipersoniczny).
Ponadto lekarz szuka oznak zmniejszonego dopływu tlenu (np. sine usta lub palce = sinica) i niewydolności serca (np. zatrzymanie wody w okolicach kostek).
Czym różnią się od siebie POChP i astma?
POChP i astmę nie jest łatwo odróżnić. Astma to przewlekła choroba zapalna dróg oddechowych spowodowana nadwrażliwością lub alergią. Określony czynnik wyzwalający powoduje zwężenie dróg oddechowych, co objawia się dusznością. Zwężone drogi oddechowe mogą zniknąć samoistnie lub w wyniku leczenia. Astma zwykle daje o sobie znać w dzieciństwie lub we wczesnej dorosłości.
Z kolei przewlekła obturacyjna choroba płuc rozwija się stopniowo i nie jest alergią. W przeciwieństwie do astmy to zwężenie dróg oddechowych może być tylko częściowo skorygowane lekami, ale nigdy całkowicie.
Rozpoznanie przewlekłej obturacyjnej choroby płuc: badania z użyciem aparatury
Test na POChP jest wykonywany przy użyciu wielu różnych metod. Aby sprawdzić, jak dobrze pracują płuca, wykonuje się testy czynnościowe płuc, takie jak spirometria, pletyzmografia i gazometria krwi. Testy czynnościowe płuc są głównie wykorzystywane do diagnozowania POChP oraz do oceny postępu i leczenia choroby.
Podczas spirometrii pacjent oddycha przez ustnik spirometru, który mierzy objętość oddechu. Mierzy się pojemność życiowa płuc i jednosekundowe powietrze oddechowe, które są parametrami funkcji płuc. Pojemność jednosekundowa (FEV1) to największa możliwa objętość płuc, która może być wydychana w ciągu jednej sekundy. Pojemność życiowa (FVC) to całkowita objętość płuc, która może być wydychana po głębokim wdechu. Jeśli jednosekundowa pojemność oddechowa jest mniejsza niż 70% normy, mamy do czynienia z POChP.
W metodzie bodypletyzmografii pacjent siedzi w zamkniętej kabinie i oddycha przez rurkę spirometru. Określa się opór oddechowy i pojemność jego płuc. Bodypletyzmografia może być używana do odróżnienia POChP od innych chorób, takich jak astma.
Gazometria krwi pokazuje, jaka jest zawartość tlenu we krwi. Szczególnie u pacjentów poniżej 45 roku życia z dodatkową rozedmą płuc poszukuje się niedoboru antytrypsyny alfa-1. Eksperci zalecają, by badanie to przeprowadzać raz w życiu każdego chorego na POChP. Badanie może być wykonane z jednej kropli krwi – podobnie jak pomiar cukru we krwi. Jeśli badanie wykaże wrodzony niedobór, diagnozę można uzupełnić o test genetyczny, aby wykryć zmianę w genie (mutację), która leży u podstaw niedoboru AAT.
Niektóre choroby płuc i serca powodują objawy podobne do POChP. Aby potwierdzić diagnozę, można wykonać zdjęcie rentgenowskie, tomografię komputerową (CT) i EKG. Zdjęcia rentgenowskie i tomografia komputerowa mogą wykryć zapalenie płuc, zator w płucach, odmę opłucnową i nowotwory. EKG dostarcza informacji o pracy serca. Może wskazywać na zwiększone ciśnienie w płucach (nadciśnienie płucne), a tym samym na obciążenie prawej komory serca.
Przewlekła obturacyjna choroba płuc: leczenie
Terapia POChP jest terapią długoterminową. Zależy to od stopnia zaawansowania choroby. Ogólnie rzecz biorąc, leczenie POChP obejmuje środki farmakologiczne i niefarmakologiczne i ma następujące cele:
- zwiększanie odporności fizycznej,
- złagodzenie objawów,
- zapobieganie ostremu pogorszeniu objawów,
- poprawa stanu zdrowia i jakości życia osoby dotkniętej chorobą,
- unikanie powikłań.
Terapia POChP
Większość chorych na POChP to palacze. Najważniejszym elementem leczenia POChP jest odstawienie nikotyny.
Powinieneś spróbować rzucić palenie, stosując leki i wsparcie psychospołeczne. Możesz też zmotywować się, myśląc o skutkach POChP w odniesieniu do palenia.
Według badań naukowych czynność płuc pacjentów z POChP stabilizuje się po rzuceniu palenia w porównaniu z tymi, którzy nadal palą. W pierwszym roku u byłych palaczy wydolność płuc nawet ponownie wzrasta. Poprawia się jakość kaszlu i odksztuszania. Szczególnie młodzi palacze odnosili korzyści z rzucenia palenia. Pacjenci, którzy przestali palić również mieli niższy wskaźnik śmiertelności.
Te pozytywne zmiany zachodzą jednak tylko przy całkowitej abstynencji od nikotyny. Samo ograniczenie palenia nie wystarczy, by skutecznie leczyć POChP.
Leczenie POChP: szkolenia
W ramach terapii POChP zaleca się pacjentom, by w miarę możliwości uczestniczyli w kursie szkoleniowym na temat POChP. Uczą się oni tam o chorobie, o tym, jak ją kontrolować, o prawidłowych technikach inhalacji i o tym, jak prawidłowo oddychać, np. jak oddychać z zaciśniętymi ustami (blokada ust). Edukacja w zakresie POChP uczy też pacjentów, jak w porę rozpoznać i leczyć ostre pogorszenie objawów. Udowodniono nawet, że edukacja pacjentów poprawia jakość życia osób z łagodną i umiarkowaną POChP, a także zmniejsza liczbę zaostrzeń objawów i tym samym hospitalizacji w ciągu roku. Takie szkolenie jest więc ważnym elementem terapii POChP.
Leczenie POChP: leki
Różne grupy substancji aktywnych są stosowane jako leki na POChP. Mogą one łagodzić objawy i opóźniać postęp choroby poprzez różne mechanizmy.
Leczenie POChP: środki rozszerzające oskrzela
Leki rozszerzające oskrzela są bardzo często stosowane w terapii POChP. Zmniejszają duszność podczas wysiłku, zmniejszają liczbę zaostrzeń, pomagają zwalczać stany zapalne i powodują obrzęk błony śluzowej.
Lekarze rozróżniają leki rozszerzające oskrzela krótko i długo działające. W terapii POChP długo działające leki rozszerzające oskrzela mają przewagę nad krótko działającymi, są skuteczniejsze i łatwiejsze w użyciu. Wystarczy je przyjmować raz lub dwa razy dziennie, dlatego dobrze nadają się do regularnego stosowania.
Do leków rozszerzających oskrzela należą leki antycholinergiczne, beta-2 sympatykomimetyki i teofilina.
Leki przeciwcholinergiczne: Najbardziej znanym przedstawicielem jest krótko działający Ipratropium (bromek ipratropium). Rozszerza oskrzela, zmniejsza produkcję śluzu, poprawia oddychanie, a tym samym wydolność fizyczną. Pełny efekt pojawia się po 20-30 minutach.
Działanie długo działającego leku przeciwcholinergicznego – bromku tiotropium – utrzymuje się przez 24 godziny. Aktywny składnik jest więc przyjmowany tylko raz dziennie. Zmniejsza przekrwienie płuc, zadyszkę, zaostrzenia objawów. Inne długo działające leki przeciwcholinergiczne to bromek aklidynium i bromek glikopyrronium.
Beta-2 sympatykomimetyki: Krótko działające beta-2 sympatykomimetyki są stosowane w przypadku ostrej niewydolności oddechowej. Działają niemal natychmiast. Stosowane substancje nazywają się fenoterol, salbutamol i terbutalina.
Długo działające beta-2-sympatykomimetyki, takie jak salmeterol i formoterol, działają przez około 12 godzin, a indakaterol nawet przez około 24 godziny. Substancje aktywne pomagają w walce z bezdechem zarówno w ciągu dnia, jak i w nocy. Poprawiają one także funkcjonowanie płuc, zmniejszają ich przepełnienie i liczbę zaostrzeń choroby. Poprawia to jakość życia chorych na POChP. Efekty uboczne mogą obejmować zaburzenia rytmu serca.
Teofilina: Ten aktywny składnik długotrwale rozszerza oskrzela. Stosuje się go w leczeniu POChP tylko wtedy, gdy zwykła kombinacja leków, takich jak leki antycholinergiczne i beta-2 sympatykomimetyki, nie jest wystarczająca. Problem z przyjmowaniem teofiliny polega na tym, że poziom aktywnego składnika może się wahać, co znacznie zwiększa ryzyko wystąpienia efektów ubocznych. Dlatego lekarze muszą często sprawdzać ilość aktywnego składnika teofiliny we krwi. Z powodu wyżej wymienionych zagrożeń teofilina jest kontrowersyjna i traktowana raczej jako lek rezerwowy. Powinna być stosowana tylko jako trzeci wybór w terapii POChP.
Kombinacje leków rozszerzających oskrzela: Jeśli wyżej wymienione środki stosowane pojedynczo nie przynoszą wystarczającego efektu, można połączyć wziewne wolno działające leki rozszerzające oskrzela (takie jak tiotropium) i beta-2 sympatykomimetyki. Zwiększa to działanie rozszerzające oskrzela. Może to być również przydatne, jeśli na przykład beta-2 sympatykomimetyki mają zbyt silne efekty uboczne, takie jak kołatanie serca i drżenie. Łącząc go z lekiem przeciwcholinergicznym, można zmniejszyć jego dawkę. Zmniejsza to ryzyko wystąpienia skutków ubocznych.
Terapia POChP: kortyzon
Poza lekami rozszerzającymi oskrzela kortyzon (do inhalacji) jest jednym z leków często stosowanych w terapii POChP. W długotrwałej terapii zapobiega zapaleniu dróg oddechowych i w ten sposób może zapobiegać gwałtownym zaostrzeniom objawów. Kortyzon jest stosowany szczególnie u pacjentów, którzy oprócz POChP cierpią na astmę.
Zastosowanie wziewnego kortyzonu rozważa się, gdy jednosekundowa pojemność oddechowa jest mniejsza niż 50% normy. Ryzyko wystąpienia skutków ubocznych jest niewielkie przy tej formie użycia.
Kortyzon w postaci tabletek nie jest zalecany do długotrwałego leczenia POChP.
Leczenie POChP: leki mukolityczne
Leki mukolityczne (wykrztuśne) nie są generalnie zalecane w terapii POChP. Stosuje się je tylko w przypadku masywnego wydzielania się śluzu i ostrych infekcji. W tym przypadku pomocne są również regularne inhalacje roztworami soli fizjologicznej. Infekcje bakteryjne zazwyczaj wymagają dodatkowego leczenia antybiotykami.
Pacjenci z POChP powinni także upewnić się, że piją wystarczająco dużo – ale nie za dużo! Może to dodatkowo obciążać płuca.
Leczenie POChP: systemy inhalacyjne
W terapii POChP dostępne są różne systemy inhalacyjne. Oprócz inhalatorów ciśnieniowych i proszkowych używa się także nebulizatorów.
Wdychanie leku ma tę zaletę, że aktywny składnik może łatwo dotrzeć do chorych części płuc. W rezultaci, pacjent może łatwiej oddychać, ponieważ substancje czynne rozluźniają mięśnie gładkie w ścianach oskrzeli i w ten sposób zmniejszają napięcie mięśniowe w oskrzelach. W ten sposób łagodzone są typowe objawy POChP, takie jak duszności, kaszel i wydzielanie śluzu.
Terapia POChP w zależności od stadium choroby
Wytyczne medyczne zalecają, by terapia POChP była dostosowywana etapami, w zależności od stadium choroby. Z etapu na etap trzeba stosować coraz więcej leków na POChP.
Początkowo krótko działające leki rozszerzające oskrzela są stosowane tylko w razie potrzeby. Jeśli objawy nasilają się, do terapii dodaje się długo działające leki rozszerzające oskrzela. Tylko wtedy, gdy POChP dalej postępuje, a objawy znacznie się nasilają, lekarze przepisują dodatkowy wziewny kortyzon. Z zasady jednak należy unikać preparatów kortyzonowych tak długo, jak to możliwe. W ostatnim stadium choroby zwykle konieczna jest długotrwała tlenoterapia. Można też rozważyć interwencję chirurgiczną (operacja rozedmy płuc).
Leczenie POChP: szczepienia
Ponieważ osoby z POChP często chorują na infekcje, zaleca się szczepienia przeciwko grypie i pneumokokom – niezależnie od stopnia zaawansowania choroby. Wykazano, że szczepienia zmniejszają śmiertelność i zawsze powinny być brane pod uwagę.
Leczenie POChP: zaostrzenia objawów
W zależności od ciężkości zaostrzenia objawów i stopnia upośledzenia pacjenta, leczenie POChP odbywa się w warunkach ambulatoryjnych lub szpitalnych.
W niektórych przypadkach wystarczy zwiększyć dawkę leku. Jeśli objawy takie jak kaszel, duszności i plwocina nadal się nasilają, musisz porozmawiać z lekarzem. Inne znaki ostrzegawcze to gorączka i żółto-zielona plwocina. Są to oznaki infekcji, którą należy leczyć antybiotykami. Jeśli nie ma poprawy, konieczne jest leczenie szpitalne POChP.
Pacjenci z ciężkim zaostrzeniem (ciężka duszność, FEV1 <30%, szybkie pogarszanie się stanu zdrowia, podeszły wiek) z reguły muszą być leczeni stacjonarnie w szpitalu.
Leczenie POChP: rehabilitacja
Pacjenci z POChP doświadczają narastających duszności przy wysiłku. Dlatego większość z nich coraz mniej się rusza. Konsekwencje: mięśnie ulegają osłabieniu, zmniejsza się zdolność do wysiłku fizycznego, a osoby dotknięte chorobą stają się coraz mniej aktywne i w końcu coraz bardziej niepełnosprawne. Ponadto obniża się jakość życia z powodu ograniczenia sprawności fizycznej i unika się kontaktów społecznych. Może to prowadzić do depresji, a w konsekwencji do dalszego pogorszenia stanu układu oddechowego.
Ukierunkowany trening fizyczny jest więc bardzo ważny w POChP. Może zapobiegać pogarszaniu się stanu mięśni i ich sprężystości. Istnieją różne programy rehabilitacyjne w terapii POChP, takie jak zajęcia sportowe dla płuc czy fizjoterapia oddechowa.
Leczenie POChP: sport
Trening fizyczny poprawia jakość życia i odporność pacjenta. Zmniejsza się też liczba zaostrzeń objawów choroby. Trening fizyczny, taki jak ćwiczenia wytrzymałościowe i siłowe, powinien być więc integralną częścią długoterminowej terapii POChP. Programy treningowe trwające od czterech do dziesięciu tygodni, w których pacjenci wykonują pod nadzorem od trzech do pięciu jednostek ćwiczeń tygodniowo, przynoszą szczególnie pozytywne efekty. Na przykład w grupie sportowej zajmującej się płucami możesz nauczyć się konkretnych ćwiczeń, które wzmacniają mięśnie oddechowe, a tym samym znacznie poprawia się oddychanie.
Terapia POChP: terapia oddechowa i fizjoterapia
Tutaj chorzy na POChP uczą się, jak ułatwić sobie oddychanie w spoczynku i stresie dzięki specjalnym technikom oddechowym i określonym pozycjom. Uczą się, jak uelastycznić klatkę piersiową i łatwiej wykasływać zalegający śluz. Poprawia to wentylację płuc. Jednocześnie optymalne oddychanie zapobiega infekcjom dróg oddechowych, na które często cierpią chorzy na POChP. Systematycznie ćwiczone są również wiotkie mięśnie brzucha. Prawidłowe nawyki oddechowe są ważne, ponieważ usuwa uczucie niepokoju, gdy oddychanie jest utrudnione, podnosi pewność siebie i zwiększa wydajność fizyczną.
Leczenie POChP: długotrwała tlenoterapia
W zaawansowanym stadium POChP dopływ tlenu przez uszkodzone płuca nie jest już wystarczający. W związku z tym pacjent cierpi na ciągłe duszności. W tym przypadku długotrwała tlenoterapia ma sens. Pacjent otrzymuje butle z tlenem, z których wdycha tlen przez sondę nosową. W ten sposób stężenie tlenu we krwi stabilizuje się i zmniejszają się duszności. Kiedy długotrwała tlenoterapia jest stosowana przez 16 do 24 godzin na dobę, rokowania pacjentów z przewlekłą niewydolnością oddechową poprawiają się.
Leczenie POChP: dieta i waga
Waż się regularnie, by sprawdzać, czy twoja waga utrzymuje się na stałym poziomie. Jest to ważne dlatego, że wielu pacjentów z POChP wykazuje niepożądaną utratę wagi. Może to być oznaką niekorzystnego przebiegu choroby. Czasami konieczna jest ukierunkowana terapia żywieniowa, by znów przybrać na wadze kilka kilogramów. Jeśli przyczyną tego, że ktoś je za mało, jest niewydolność oddechowa, sensowne jest spożywanie mniejszych i częstszych posiłków.
Z drugiej strony może też wystąpić nagły przyrost wagi. Jest to zwykle oznaka niewydolności serca. Wydolność serca nie jest już wtedy wystarczająca, by zapewnić normalne krążenie krwi. Dochodzi do cofania się krwi, co powoduje, że woda przesącza się z naczyń do tkanek i tam się odkłada (obrzęk). Może się to zdarzyć na przykład w kostkach. Aby skutecznie schudnąć, dotknięci chorobą pacjenci powinni ograniczyć ilość spożywanych kalorii do 1200-1500 kilokalorii dziennie.
Leczenie POChP: chirurgia
Operację rozważa się u pacjentów z zaawansowaną POChP, którzy coraz częściej cierpią z powodu przerostu płuc i którym nie pomagają leki ani rehabilitacja. Istnieje kilka metod chirurgicznych, które mogą być brane pod uwagę w leczeniu POChP.
Bullektomia
Bullektomia to usunięcie niefunkcjonalnych pęcherzyków płucnych. Jest to związane z tym, że rozszerzone oskrzela (bullae) nie biorą już udziału w wymianie gazowej i wypierają sąsiadującą z nimi zdrową tkankę płucną. Jeśli pęcherzyki zajmują więcej niż jedną trzecią płuca, ich usunięcie może poprawić czynność płuc i złagodzić trudności w oddychaniu.
Przed zabiegiem bullektomii wykonuje się bronchoskopię, serię badań czynności płuc oraz tomografię komputerową płuc.
Zmniejszenie objętości płuc
W procesie zmniejszania objętości płuc do dróg oddechowych w przepełnionych częściach płuc wprowadza się endoskopowo tzw. zastawki płucne. Zastawki te zamykają się podczas wdechu i otwierają podczas wydechu. Dzięki temu powietrze może napływać do przepełnionych obszarów, a zużyte powietrze może z nich uchodzić. Ma to na celu zmniejszenie przepełnienia płuc, złagodzenie duszności i poprawę funkcjonowania płuc.
Jednak zmniejszenie objętości płuc jest rozważane tylko w przypadku określonej postaci rozedmy (postać heterogeniczna). Badania wstępne służą do określenia, czy ta forma terapii POChP jest odpowiednia w danym przypadku, czy nie.
Przeszczep płuc
POChP jest najczęstszą przyczyną przeszczepiania płuc. Ten chirurgiczny środek leczenia POChP może przedłużyć życie i poprawić jego jakość. Przeszczep płuc jest brany pod uwagę, gdy wszystkie inne metody leczenia POChP zostały już bezskutecznie zastosowane. Ten chirurgiczny środek leczenia POChP może przedłużyć życie i poprawić jego jakość.
Kryteria kwalifikacji na listę oczekujących na przeszczep płuc to na przykład:
- abstynencja od palenia tytoniu przez co najmniej sześć miesięcy,
- pojemność jednosekundowa mniejsza niż 25 procent normy,
- nadciśnienie płucne (wysokie ciśnienie krwi w płucach),
- globalna niewydolność oddechowa (upośledzona wymiana gazowa w płucach powodująca zmniejszenie ciśnienia parcjalnego tlenu we krwi i zwiększenie ciśnienia parcjalnego dwutlenku węgla we krwi).
Kryteria wykluczenia, kiedy istnieje zbyt wysokie ryzyko powikłań przy przeszczepie płuc:
- ciężka nadwaga (BMI powyżej 30 kg/m²),
- choroba wieńcowa serca (CHD),
- niewydolność nerek,
- marskość wątroby,
- wiek powyżej 60 lat (w wyjątkowych przypadkach: 65 lat).
Przewlekła obturacyjna choroba płuc: postęp choroby i rokowanie
Rokowanie w przypadku POChP zależy od tego, czy uda się spowolnić postęp choroby płuc. Najważniejszym elementem jest rzucenie palenia. Ma to pozytywny wpływ na objawy, przebieg choroby i długość życia chorych na POChP.
Nieobturacyjne zapalenie oskrzeli często można wyleczyć, rzucając palenie lub unikając kontaktu ze szkodliwymi substancjami. Stan płuc palaczy poprawia się dopiero kilka godzin po wypaleniu ostatniego papierosa. Regeneracja płuc jest widoczna już po dwóch tygodniach: poprawia się krążenie krwi i zwiększa się pojemność płuc.
Z drugiej strony w przypadku przewlekłej obturacyjnej choroby płuc zazwyczaj jest już za późno i nie można odzyskać utraconej tkanki płucnej. Jednak skuteczna terapia farmakologiczna może w takich przypadkach znacząco zmniejszyć objawy. Jeśli przeszczep płuc się powiedzie, POChP można wyleczyć. Pacjent musi jednak do końca życia przyjmować leki, które tłumią układ odpornościowy organizmu. W przeciwnym razie nowe płuco zostanie odrzucone.
POChP: zapobieganie
Aby zapobiec rozwojowi POChP, pierwszą rzeczą, którą powinieneś zrobić, jest rzucenie palenia. Około 90 procent wszystkich chorych na POChP paliło przez długi czas lub nadal pali.
Poza tym obowiązują następujące wskazówki:
- Zarówno w czasie wolnym, jak i w pracy upewnij się, że nie jesteś narażony bardziej niż to konieczne na szkodliwe czynniki, takie jak zapylone, zimne lub zanieczyszczone powietrze. Obejmuje to także unikanie pomieszczeń zanieczyszczonych dymem tytoniowym.
- Zaszczep się przeciwko grypie i pneumokokom.
Jeśli masz już POChP, poniższe działania pomogą ci zapobiec zaostrzeniu POChP (ostremu pogorszeniu się stanu zdrowia):
- Jeśli nadal palisz, rzuć palenie. To znacznie zmniejszy ryzyko zaostrzenia objawów.
- Weź udział w szkoleniu edukacyjnym dla pacjentów. Dowiesz się tam, jak radzić sobie z POChP i jak dostosować dawkę leków w przypadku zaostrzenia objawów. Pomoże to zmniejszyć częstotliwość pobytów w szpitalu.
- Ćwicz regularnie.
- Zaszczep się przeciwko grypie i pneumokokom.
- Wykonuj ćwiczenia oddechowe. Poprawia to technikę oddychania, wentylację płuc, a tym samym dopływ tlenu. Równocześnie optymalne oddychanie zapobiega infekcjom dróg oddechowych, na które cierpią chorzy na POChP.
- Poproś o poklepywanie pleców (tapping massage). Pomaga to w odkrztuszaniu śluzu zalegającego w płucach palaczy.
- Nie przebywaj w zadymionych pomieszczeniach. Unikaj miejsc o wysokim poziomie zanieczyszczeń (kurz, dym).
- Skontaktuj się z lekarzem zakładowym, jeśli jesteś narażony na wysoki poziom zanieczyszczeń w miejscu pracy. Natychmiast podejmij leczenie!
- Uważaj na swoją dietę i wagę. Każdy nadprogramowy kilogram obciąża organizm. I odwrotnie, niedowaga również pogarsza rokowanie. Zdrowa dieta wspiera również układ odpornościowy.
- Wspieraj swój układ odpornościowy, unikając szkodliwych czynników, takich jak stres.
- Pij wystarczającą ilość wody. Pomaga to w odkrztuszaniu śluzu.
Dzięki tym działaniom możesz pozytywnie wpłynąć na przebieg POChP i jakość swojego życia.
POChP: oczekiwana długość życia
Długość życia chorych na POChP zależy m.in. od tego, jak poważne jest zwężenie dróg oddechowych. Ogólnie rzecz biorąc, im poważniejsze zwężenie, tym gorsze rokowanie.
Ponadto istnieje wiele czynników, które wpływają na długość życia pacjentów. Wpływ na to mają na przykład: spożycie nikotyny, wiek i ewentualne choroby współistniejące.
Pytania i odpowiedzi
Jak długo można żyć z POChP?
POChP to ciężka choroba przewlekła, której nie da się odwrócić. Postęp choroby jest trudny do przewidzenia. POChP skraca średnio długość życia o pięć do siedmiu lat.
Co się dzieje w schyłkowym stadium POChP?
W końcowym, 4 stadium POChP wielu chorych jest ostatecznie uzależnionych od długotrwałej, całodobowej tlenoterapii. Duszność staje się wtedy stałym towarzyszem, często nawet podczas odpoczynku, a chodzenie jest możliwe tylko przy pomocy rollatora i innych urządzeń pomocniczych.
Czy można zachorować na POChP, nie paląc?
Osoby, które nigdy nie paliły, miały ogólnie dużo niższe ryzyko zachorowania. Mimo to u około dwóch na dziesięciu niepalących osób z grupy najwyższego ryzyka genetycznego nadal rozwijała się przewlekła obturacyjna choroba płuc.
Czy wszyscy palacze chorują na POChP?
Do tej pory lekarze zakładali, że około połowa wszystkich palaczy rozwija przewlekłą obturacyjną chorobę płuc (POChP). Jednak badania przeprowadzone przez amerykańską klinikę specjalizującą się w chorobach płuc National Jewish Health wykazały, że aż 80 procent palaczy cierpi na POChP.
Źródła
- Myc LA, Shim YM, Laubach VE, Dimastromatteo J (April 2019). „Role of medical and molecular imaging in COPD”. Clin Transl Med. 8
- Andrzej Szczeklik: Choroby wewnętrzne. Kraków: Medycyna Praktyczna, 2005
- P. Gajewski, Ł. Strzeszyński (tłumaczenie). Światowa strategia rozpoznawania, leczenia i prewencji przewlekłej obturacyjnej choroby płuc. „Medycyna Praktyczna”
Przeczytaj także o: